Polvi | MRI: tä voidaan pyytää:
- Ligamentin vammat
- Meniscal kyyneleet ja rappeutuminen
- Nivelreuma
- Osteokondraaliset murtumat
- Tendon-häiriöt
Sisällysluettelo
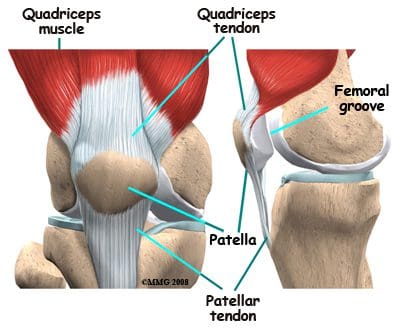
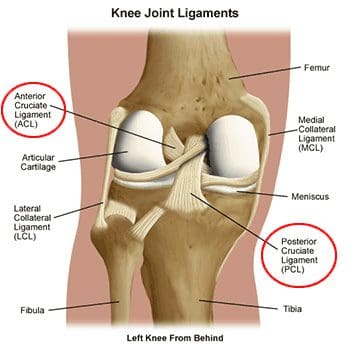
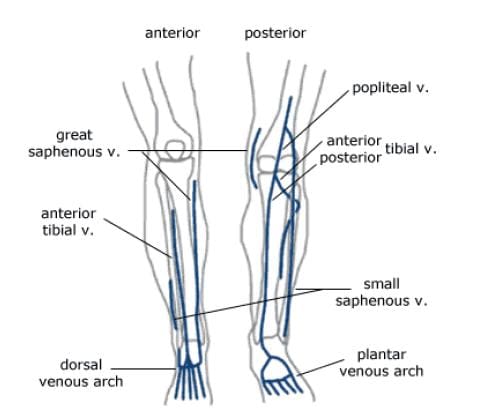
Polven luut ja rusto
Polvinivel on rungossa suurin, monimutkaisin ja haavoittuvin nivel, koska sillä ei ole vakaa luinen kokoonpano. Se koostuu tibiofemoral ja patellofemoral articulations, jotka sisältävät reisiluun, sääriluun ja patella. Polvi on niveltulehdus, johon liittyy ligamenttikapseli. Kapseli sisältää synovial-nestettä, joka pitää liitoksen voitelun (kuva 82). Polvi antaa joustavan liikkeen, mutta sen on myös oltava suuria paino- ja painekuormia. Kävelyn aikana polvet tukevat 1.5 kertaa kehon painoa. Portaita kiipeilemässä ne tukevat 3-4 kertaa kehon painoa. Kun kyykyssä, polvet tukevat 8 kertaa kehon painoa.
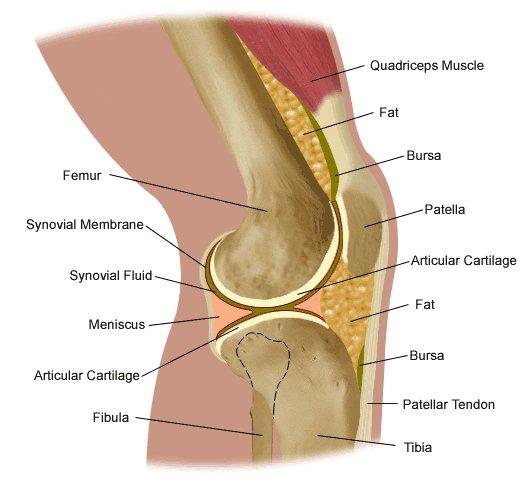
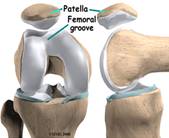
Tibiofemoral articulation on modifioitu saranaliitos, joka mahdollistaa taivutuksen ja suoristamisen, mutta mahdollistaa myös pienen pyörimisen. Tämä artikulaatio koostuu reisiluun lateraalisista ja medialukuista, jotka lepäävät tibiaalisen tasangon lateraalisissa ja medialähteissä. Reisiluun muotoilut muodostavat reisiluun distaalisen osan, jota laajennetaan helpottamaan painonjakautumista polvinivelessä. Keskimääräinen reisiluun kondyyli on tyypillisesti suurempi ja pyöreämpi. Lävistimet yhdistyvät etupäässä patellan nivelpinnan aikaansaamiseksi, mutta ne on erotettu posteriorisesti välikappaleen avulla. Tämä lovi tai fossa on ristisillan ligamenttien, Humphreyn ja Wrisbergin ligamenttien liittämispaikka ja patellar fat padin frenulum. Suuri osa takimmaisesta distaalisesta reisesta on nimeltään popliteaalinen pinta. Tämä alue peitetään rasvalla, joka erottaa sen popliteaalisesta valtimosta. Ponnahduspinnan keski- ja sivureunat ovat lihasten kiinnityspaikat. Yläpuolella reisiluun muotoihin ovat epicondyles, jotka ovat liitoskohtia lihaksia, jänteitä ja kapselin ligaments. Median epicondyle on mediaalisen (tai tibiaalisen) keinolihaksen kiinnityspaikka (kuva 83). Sivusuuntainen reisiluun epicondyle on lateraalisen (tai fibulaarisen) keinolihaksen kiinnityspaikka sekä popliteuslihaksen jänne, orbitaalisen solun kuidut ja sivusuuntainen kapselisilmäys. Epikondyyleiden ylä- ja alapuolella on linjan aspera, lantion luun harja.
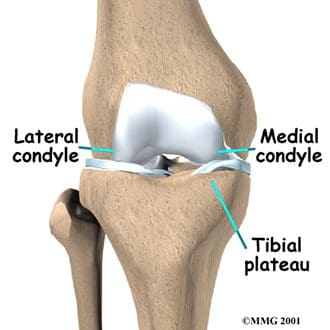
Sääriluun muoto on tibiofemoral articulaation distaalinen osa polvessa. Sääriluuta on toiseksi pisin luu kehossa, joka on sijoitettu juuri reisiluun takana. Sen proksimaalinen pää on litistetty ja laajennettu niin, että saadaan aikaan suurempi pinta ruumiinpainolle, joka välitetään reisiluun kautta. Niin kuin reisiluussa, proksimaalisella sääriluulla on mediaaliset ja sivusuuntaiset konditiot. Median kondyyli on suurempi ja hieman litistynyt, kun se koskettaa mediaalista meniskiä. Sivusuuntainen kondyyli on pyöreä ilme sen reisiluun nivelpinnalle. Sivuttain sääriluuinen condyle niveltyy kuonon päähän posteriorisesti, joka on niin lähellä kuin fibula tulee mahdolliseen osallistumiseen polvinivelessä. Sekä mediaaliset että sivusuuntaiset tylsyydet nousevat sääriluun ylivoimaisen puolen keskellä muodostaen intercondylar eminence. Tämän emenian takana ovat kiinnityskohteet medialisten ja sivusuuntaisten meniskien takana oleville sarveille, joista keskustellaan polven nivelsiteillä. Keskinkertaiset ja lateraaliset sääriluufilmit ja intercondylar eminence alue ovat usein ryhmiteltyinä ja niitä kutsutaan tibiaaliseksi tasangoksi (kuva 84). Tämä on kriittinen painon kantava alue ja vaikuttaa suuresti polvinivelen vakauteen. Sääriluun tuberositeetti (tai tuberkuliini) sijaitsee proksimaalisen tibia-akselin etupinnalla. Siinä on sileä yläosa ja karhennettu alempi osa, joka on patellaarisen jänteen insertiokohta. Sääriluun tuberosityn sivusuunnassa on harja kuidut kiinnittämiseksi orbitaalisilta soluilta. Tämä on voimakkain suora kiinnityspaikka ortobitaaliselle alueelle. IT-alue tai bändi auttaa rajoittamaan polven sivuttaista liikettä.
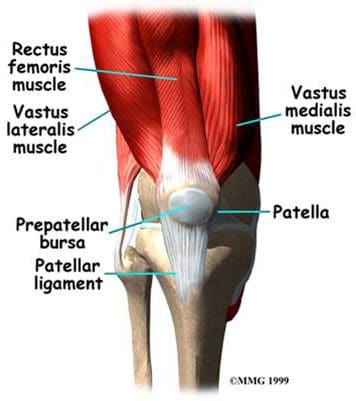
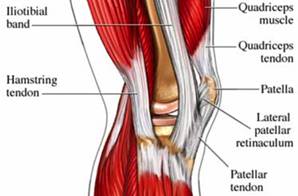
Patella on kolmas luu, joka on mukana polvinivelessä, erityisesti patellofemoral articulatiossa. Patella tarkoittaa latinankielistä "pientä levyä", joka kuvaa tämän sesamoidilumin ulkoasua ja toimintaa. Patella kehittyy quadriceps femoris lihaksen jänteeseen (kuva 85). Se liikkuu, kun jalka liikkuu ja suojaa polviniveltä lieventämällä kitkaa luiden ja lihasten välillä, kun polvi on taivutettu tai suoristettu. Patellofemoral-liitoskappale on satulamainen synovial-liitos, joka mahdollistaa patellan liukumisen reisiluun etupinnan alapuolella reisiluun muotoja pitkin patellofemoral-uraan. Patellahöyrytys tyypillisesti tehdään naisilla ikä 10 ja 13-16 -vuosien ikäryhmissä. Jos patellassa on useampi kuin yksi luhistuskeskus ja lisäkeskus ei syty, sitä kutsutaan bipartit patellaksi (kuva 86).
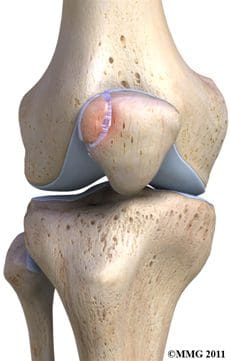
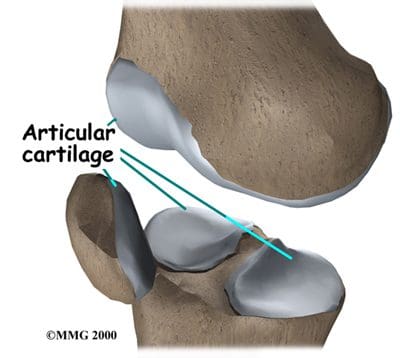
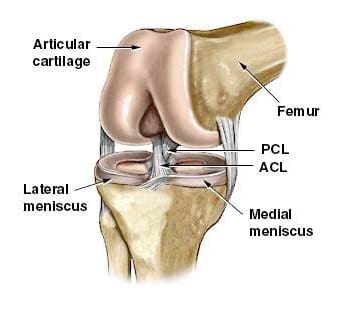
Nivelrusto tai hyaliinirusto peittää minkä tahansa nivelen luiden päät. Polvinivelessä tämä sisältää reisiluun distaalisen pään, sääriluun proksimaalisen pään ja polvilumpion takaosan (kuva 87). Suuremmissa nivelissä tämä rusto on noin ¼ tuumaa paksu. Nivelrusto on valkoinen, kiiltävä, kumimainen ja liukas, minkä ansiosta pinnat voivat liukua toisiaan vasten vaurioittamatta. Nivelrusto on hyvin joustava, mikä johtuu osittain sen korkeasta vesipitoisuudesta, mikä tekee siitä myös hyvin näkyvän MRI: ssä. Päinvastoin kuin luut, joita se kattaa, nivelrustolla ei ole lainkaan verisuonia, joten ei ole hyvä korjata itseään. Luuilla on toisaalta lukuisia verisuonia, ja ne ovat hyviä itsensä korjaamiseen.
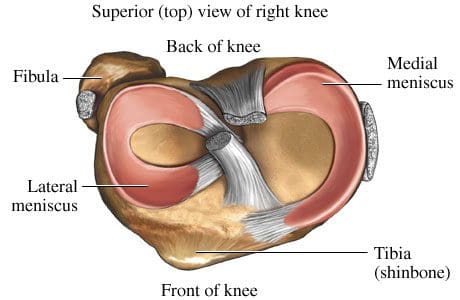
Toisen tyyppinen rusto löytyy reisiluun ja sääriluun välillä - kuitourrusto, joka muodostaa keskiaikainen ja sivusuuntainen meniski. Meniskit, joita kutsutaan myös niveljalkoiksi, kiertävät reisien pyöreitä päitä reisiluun ja tibian välisen tilan täyttämiseksi (kuva 88). Koska menisillä on enemmän kuituja koostumuksessa, niillä on vetolujuus ja ne voivat vastustaa paineita. Ne voivat auttaa levittämään voimaa ruumiinpainosta suuremmalla alueella. Apua painojakauman myötä menisit suojaavat nivelrustetta luiden päistä liiallisilta voimilta. Meneitsit on muotoiltu paksummiksi niiden ulkopuolelle, ja ne muodostavat matalan pistorasian tibiaaliselle pinnalle. Ne toimivat kuin kiila pyöristetyn distaalisen reisiluun kohdalla parantaen polvinivelen yleistä vakautta estämällä reisiluun "liikkuvan". Huolimatta siitä, kuinka voimakasta he ovat, meniskit voivat haljeta tai repeytyä, kun polvi pyörii voimakkaasti tai taipuu. Median meniskus on fuusioitunut medial- lisen keinolihaksen kanssa, joten se on vähemmän liikkuva kuin lateraalinen meniskus. Se on usein loukkaantunut, kun etu- tai posterioriset ristisillat ovat loukkaantuneet. Median meniskin sisäinen 2 / 3 saa rajallisen verenkierron, joten koko meniskus on yleensä hidasta parantua. Sivusuuntainen meniskus kärsii vähemmän vammoista kuin mediaalinen meniskus. Meniscal kyyneleet ovat yksi tavallisimmista syy kipu polven, joiden epäillään meniscal kyyneleet yleisin indikaatio polven nivelen MRI.
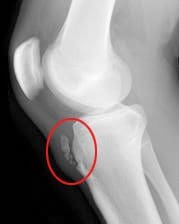
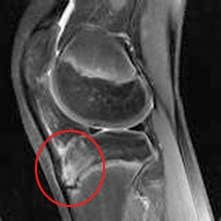
Oireet, jotka saattavat viitata polvinivelen luista, ovat nivelen lukitseminen, polven puhkeaminen tai rihmoutuminen tai hionta nivelissä ja kipu ja turvotus. Kiinnityksen lukitseminen voi viitata "löysä rungon" (luu, rusto tai ulkokohde) yhteistilaan, joka voidaan usein poistaa artroskopialla (kuva 89). Polvi, joka antaa tien, voi osoittaa, että patella on patellofemoral-ura, joka jättää polven epävakaaksi. Kouristelu ja jauhaminen nivelissä voivat johtua rappeuttavasta niveltulehduksesta tai nivelten ärsytyksestä sekä dislocating patellasta. Kipu lisääntyy aktiivi- suuden takia stressin murtuman tai luunmurtuman takia. Yksi patologisista olosuhteista, jotka voivat vaikuttaa polvinivelen luihin, ovat osteokondriittiriskit, jotka voivat vaikuttaa distaaliseen reisiluun suhteen ja joista keskusteltiin aikaisemmin reisiluun anatomian kanssa. Erilaisia niveltulehdusta esiintyy polvinivelen luissa, mukaan lukien niveltulehdus, tarttuva niveltulehdus ja nivelreuma. Chondromalacia patella, joka tunnetaan myös nimellä patellofemoral oireyhtymä tai "juoksijan polvi", aiheutuu umpimähkäisestä patelan alapinnasta (kuva 91). Jos patella ei seuraa oikein patellofemoral-uraan, nivelrusto voi hankautua polviniveltä vasten (kuva 90). Rusto degeneroituu ja ärsyttää ja tuskallista. Tämä tila on yleisimpiä nuorille, terveille urheilijoille, erityisesti naisille ja juoksijoille, jotka ovat litteitä. Hoito on tyypillisesti lepoa ja fysikaalista hoitoa, jolla venyttää ja vahvistaa potilaita ja kääpiöjä. Jos leikkaus vaaditaan, se voi olla "lateraalisen vapautumisen" tekeminen, koska patellin epänormaali seuranta voi aiheuttaa polven lateraalisten kudosten kiristämisen. Sivusuuntainen vapautusmenetelmä leikkaa tiukat kudokset, joten patella voi palata normaaliin asentoonsa ja seurantaansa. Osgood-Schlatter -tauti sisältää anteriorisesti sijoittuneen sääriluun tuberosityn ja patellaarisen jänteen, joka työntyy kyseiseen tuberositeettiin (kuvat 92, 93). Tämä tila vaikuttaa lapsiin kasvun aikana, ja sitä esiintyy tyypillisesti enemmän pojissa. Kasvun kärjen aikana quad-lihaksen supistukset lisäsivät patellaarisen jänteen kiinnityspaikallaan sääriluun tuberositeettiä kohtaan. Tämä voi johtaa useisiin subakuutteisiin avulsion murtumisiin ja jänteen tulehdukseen. Yliluun kasvaessa esiintyy tuberosity, ja tuberosity on katve voidaan nähdä ja tuntuu. Tämä palanen voi ärsyttää ja turvota, mikä aiheuttaa polven ja jalkakivun. Tämä tila huononee tyypillisesti juoksevalla, hyppimällä ja kiipeämällä portaita. Osgood-Schlatter yleensä ratkaisee lepoa, jäätä, puristusta ja korkeutta sekä nuoren rungon kypsyyttä.

Polvien ligamentit
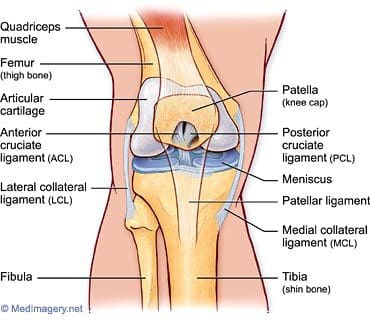
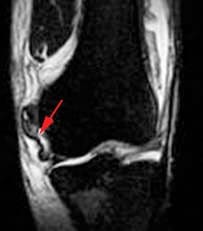
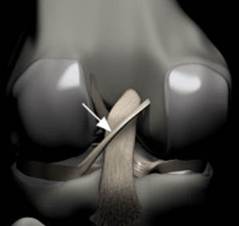
Ligamentit ovat kudoksen kovaa nauhaa, joka liittää luut. Niitä pidetään "viskoelastisina", mikä tarkoittaa, että ne voivat vähitellen pidentyä jännittyneinä, mutta palaavat alkuperäiseen muotoonsa, kun jännitys poistetaan. Jos ne kuitenkin venytetään pitkään aikaan tai tiettyyn pisteeseen, ligamentit eivät voi säilyttää alkuperäistä muotoaan, ja ne voivat lopulta repeytyä tai napsahtaa. Tämä on yksi syy siihen, että siirretty nivel olisi sijoitettava uudelleen mahdollisimman nopeasti. Jos nivelsiteet pidennetään, ne jättävät nivelten heikentyneen ja altistuvat tuleville hajoamiselle. Valvotut venytystyöt, joilla pidennetään nivelsidejä ja tekevät nivelet joustavammiksi, ovat osa urheilijoiden, voimistelijoiden, tanssijoiden jne. Päivittäisiä rutiineja. Vaurioituneet nivelsiteet voivat johtaa epävakaisiin niveleihin, ruston kulkuun ja lopulta nivelrikkoon. Polvinivelen lukuisat ligamentit ovat tärkeimmät rakenteet polven vakauden säätelyssä. Monet näistä nivelsiteistä mainittiin reisiluun anatomian osassa, koska niillä on kiinnityksiä distaaliseen reisiluun suhteen. Tärkeämpiä nivelsiteitä tarkastellaan tässä tarkemmin polvinivelen tehtävien suhteen. Tärkeimmät intrakapsulaariset nivelsiteet ovat etu- ja posteriorisotilaat (kuvat 94, 95). Intrakapsulaariset ligamentit eivät ole kovin yleisiä synovial-nivelissä. Ne tarjoavat vakautta, mutta ne mahdollistavat suuremman liikkeen liikkeen verrattuna kapsulaarisiin tai ekstrakapsulaarisiin ligamentteihin. Anteriorinen ristisilmasolulinja (ACL) ulottuu lateraalisesta reisiluun kondiluksesta sääriluun eturaajojen intercondylariin, mikä estää sääriluun työntämistä liian pitkälle etuosaan reisiluun suhteen. Se on yleisemmin loukkaantunut ristisolmureista, ja se voi repeytyä polven kiertämisen ja taivutuksen aikana. Naisilla on suurempi riski ACL-repeämille, koska tosiasiat ovat, että intercondylar fossa on suurin läpimitta sen takaosassa (ACL kiinnittyy etuosaan) ja intercondylar fossa leveys on pienempi naisilla. Selkärankaliima (PCL) ulottuu keskimmäisestä reisiluun condilosta sääriluun takana olevaan intercondylariin, mikä estää sääriluun siirtymisen suhteessa reisiluun suhteen. Se on vahvempi kahdesta ristisillasta, ja se loukkaantuu harvemmin; kuitenkin se voi olla loukkaantunut suoraan voima tai trauma. Meniskiä pidetään myös intrakapsulaarisina rakenteina, joihin liittyy nivelsiteitä sisäkapselin sisä- ja ulkopuolella. Kaksi niiden intrakapsulaarisesta ligamentsista ovat etu- ja takimmaiset poikittaiset meniskomeniskal- liset ligamentit. Ne kiinnittävät keskiviivaiset ja sivusuuntaiset meniksit toisiinsa etu- ja posteriorisilta puolilta. Posterioriset poikittaiset meniscal ligaments ovat hyvin harvinaisia - vain polven 1-4% on ne. Kaksi ylimääräistä intermeniscal ligaments ovat mediaaliset ja sivuttaissuuntaiset vinosti meniscomeniscal ligaments (kuva 96). Heidän nimensä kuvaavat niiden etuosan sarven kiinnityskohtia; ne kiinnittyvät vastakkaisen meniskin takana olevaan sarviin (ts mediaaliset vinot meniscomeniscal kiinnittyy lateraalisen meniskin mediaalisen meniskin ja posteriorisen sarven eturaajoon).
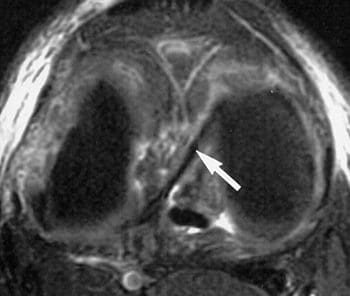
viisto meniscal ligament coursing alkaen anterior sarvi
mediaalinen meniskus latvaalisen meniskin takaosaan.
(kaareva nuoli); ohut lineaarinen rakenne alhaisen signaalin intensiteetin kanssa, joka on pienempi kuin PCL, edustaa vinoa meniscomeniscal-ligamenttia (suora nuoli); joskus tulkitaan väärin syrjäytetyksi meniskaluksi fragmentiksi.
Medialääke (tai tibiaalinen) sidekalvon ligamentti pidetään kapsulaarisena ligamenttina, koska se on osa synovial polveniveltä ympäröivää nivelkapselia. Se toimii mekaanisena lujina liitokselle, joka suojelee polvia valgusvoimalta tai on taivutettu aivojen keskellä polven sivusuuntaisen jännityksen vuoksi. Medialähetysliha (MCL) on yksi kaikkien polven nivelsiteiden yleisimpiä loukkaantumisia, jotka esiintyvät kaikissa urheilulajeissa, kaikenikäisillä ja usein kertaa mediaalisilla meniskoopeilla kyyneleillä (kuvat 98-101). Siinä on sekä pinnallisia että syviä komponentteja. MCL: n pinnallisesta osasta kiinnitetyt kuidut kiinnittyvät reisiluun ja keskiväli- sen tibiaalisen condylonin epidemialiin. Syvästä medialvakuidun ligamentista muodostuvat kuidut kiinnittyvät medialliseen menikseen. Kiinnityspisteen proksimaalisesti tätä ligamenttia kutsutaan meniscofemoral ligamentiksi, koska se kiinnittää medialisen meniskin reisiluun keskivaiheeseen. Kahtena lievittävään kiinnittymiseen, nivelsiteeseen viitataan meniskooppisena (tai sepelvaltimona) ligamenttina, koska se kiinnittää medialisen meniskin sääriluun keskivaiheeseen. Meniskofemoraalista ja meniskotibiaa kutsutaan myös meniskaskapsulaariseksi tai medialuksi kapselililamentiksi, sillä niillä on tärkeä tehtävä ankkuroida mediaalisen meniskin perifeeriset osat polven medialaan. Meniskotibiaalinen ligamentti tyypillisesti loukkaantuu useammin kuin meniskemihäiriöiden ligamentti. Meniskotibiaalinen ligamentti kiinnittyy sääriluun useita millimetrejä alempaan nivelrustoon. Sen tehtävänä on stabiloida ja ylläpitää meniskia oikeaan asentoonsa tibiaalisella tasangolla. Meniscotibial-ligamentin häiriö voi aiheuttaa kelluvan meniskin tai meniski-avulsion, kun taas meniscofemoral ligament ei ehkä vaikuta. Syvä medialujuusliike on lyhyt ja kiristyy nopeasti pyörimisliikkeillä. Se on usein vahingoittunut ACL: n kanssa, kun vammojen mekanismi sisältää sääriluun kiertoa. Sydämen syvävälitteisen nivelsiteen diagnoosi ja kirurginen korjaus voi olla haastavaa.
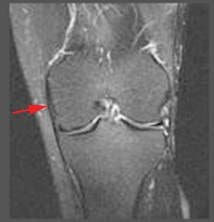
on alhainen signaalin voimakkuus.
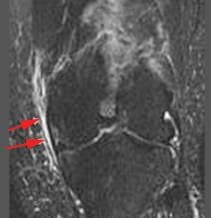
epänormaali signaalin voimakkuus,
paksuuntuminen tai harvennus.
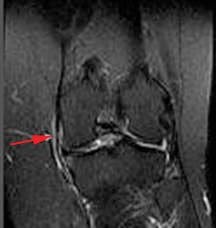
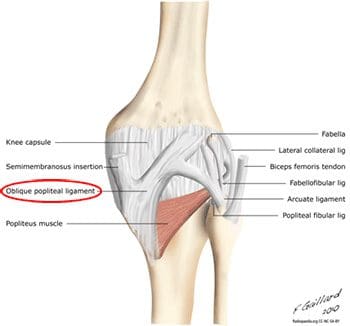
Medialukollisen ligamentin kuitujen lisäksi keskimmäisen polven kapselin osaston syvä osa on keskimmäisen polven posteriorisen tuen sijainti. Posteriorinen viisto ligamentti on kiinnitetty proksimaalisesti reisiluun keskellä sijaitsevaan ristikudosputkeen ja distaalisesti polven nivelkapselin sääriluun ja takaosan muotoon. Jos posteriorinen vino on loukkaantunut, se yleensä repeytyy sen reisiluun alkuperästä. Taaksepäin kulmainen ligamentti antaa staattisen vastuksen valguskuormille, kun polvi siirtyy täydelliseen jatkeeseen sekä dynaaminen stabilointi valgus-voimille (stressi sivusuunnassa) polven siirtyessä taipumaan. Se toimii tärkeänä pidättäytymisenä posteriorinen tibiaalinen kääntäminen tapauksissa posteriorisen ristisillan nivelsiteiden vammoja. Taaksepäin kulmassa ligamentissa on kolme "vartta". Sen ylivoimaisen kapselin "käsivarsi" tulee jatkuvaa takapään polvikapseliin ja vinoon ponnahduslihaksen proksimaaliseen osaan. Viistot pylväät ligamentti ovat myös tärkeä jälkivaikutusrakenne polvinivelelle Kuva 102). Se ulottuu sääriluun posteromedialin näkökulmasta, joka kulkee vinosti ja sivusuunnassa ylöspäin sijoitettavaksi reisiluun lateraalisen epicondylen lähelle.
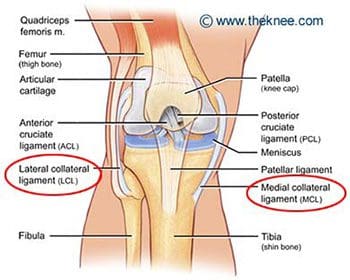
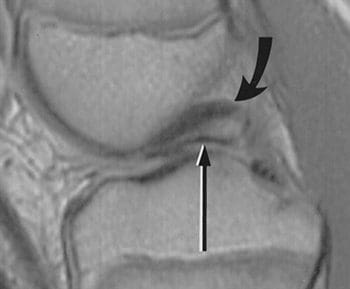
Sivuttaissuuntaista (tai fibulaarista) kollaalista ligamenttia pidetään ekstraksa- solaalisena ligamenttina. Se auttaa muodostamaan yhteinen vakaus ja suojaa polven sivusuunnassa varus-voimilta tai sisäpuolelta taivutusvoimia, jotka suuntautuvat polven keskiosaan. Laskimonsisäisen nivelsiteen vammat ovat harvinaisempia kuin välittäjän aiheuttamat vammat, sillä vastakkainen jalka voi suojata mediaalisia voimia vastaan, jotka voivat johtaa sivusuojausvammoihin. Vammat voivat esiintyä urheilussa, kuten jalkapallossa ja rugbyissa, missä polvi on pidennetty ja suojaamaton juoksun aikana. Side- tai fibulaarinen, salpaava ligamentti ulottuu vinosti alaspäin ja taaksepäin, reisiluun lateraalisesta epikondylasta fibulin päähän (kuva 103). Se ei ole fuusioitunut kapselinivelen tai lateraalisen meniskin kanssa, joten se on lisännyt joustavuutta ja vähentynyt loukkaantumisnopeus verrattuna mediaaliseen turvavöiden nivelsiteeseen. Vastaavasti kuin medialisilla meniskillä, lateraalisella meniskillä on meniskotili- nen tai sepelvaltimo, ligamentti. Se yhdistää lateraalisen meniskin huonomat reunat tibiaalisen tasangon kehälle. Sivusuunnassa meniskillä on myös meniscofemoral ligamentti, joka ulottuu lateraalisen meniskin posteriorisesta sarveiskalvosta keskiviivainen femoraalisen condylonin sivusuuntaan. Siinä on kaksi erillistä nimeä, jotka perustuvat sen sijaintiin posteriorisen ristisillan (PCL) suhteen. Humphreyn nivelsiteet kulkevat posteriorisen ristinivelen edessä. Se on pienempi kuin 1 / 3 posteriorisen ristinivelen halkaisija, mutta se voidaan sekoittaa selkärankakohtaan artroskopian aikana. Wrisbergin ligamentti kulkee posteriorisen ristisillan alapuolella ja on noin puolet posteriorisen ristin halkaisijasta (kuva 104). Sen reisiluun alkuperä usein sulautuu posteriorisen ristisillan kanssa. Molemmat ligamentit ovat läsnä vain noin 6% polvissa. Noin 70%: lla ihmisillä on yksi tai useampi näistä nivelsideistä, ja enemmistö omistaa Wrisbergin (105) posteriorimpiin nivelsiteet. MRI on ensisijainen kuvantamismuoto medialuvälitteisille tai sivusuuntaisille niveltulehdusvammoille, koska se voi havaita minkä tahansa siihen liittyvän sisäisen polven häiriöiden, ristiretkeläisten nivelten vammojen tai ruston puutteiden.
jää PCL: n taakse.
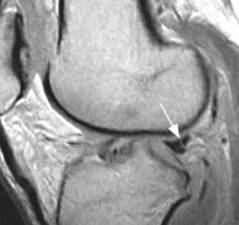
intensiteetti rivi risteyksessä
Wrisbergin ligamentti ja lateraalisen meniskin normaali takana oleva sarvi; usein väärästä meniskalurusta.
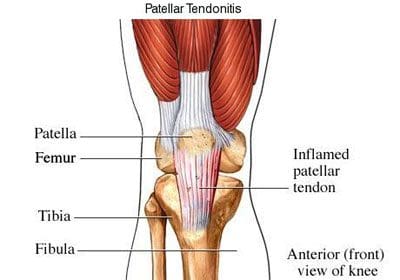
Patellaarinen ligamentti on patellan ja sääriluun välinen yhteys, joka ulottuu patellin kärjistä (huonompi näkökohta) tibiaaliseen tuberositeettiin. Teknisesti se yhdistää kaksi luuta, joten se on ligamentti. Kuitenkin sitä kutsutaan useimmiten patellaariseksi jänteeksi, koska pinnalliset kuidut, jotka peittävät patellin etupuolen ja ulottuvat sääriluun päälle, ovat jatkuvia quadriceps femoris -lihaksen yhteisen jänteen keskiosaa. Patellaarisen ligamentin takapinta erotetaan polvinivelen nivelkalvosta suurella infrapatellar-rasvalla. Patellar ligamentin vammoja voi esiintyä liiallisesta käyttäytymisestä, kuten urheilusta, johon liittyy hyppyjä ja nopeita suunnanmuutoksia sekä juoksuun liittyvää urheilua. Tämä on ligamentti, joka loukkaantuu hyppääjän polvessa (tai patellaarinen jännetulehdus), joka alkaa tulehduksesta, ja voi johtaa patellaarisen ligamentin ja ympäröivän kudoksen degeneraatioon tai murtumiseen (kuva 106). Potilaat, joilla on patellaarinen nivelsiteiden vammat, valittavat tyypillisesti kipua alaspäin polven alta, joka lisääntyy kävelemällä, juoksemalla, kyykyssä jne. Heitä voidaan usein kohdella samalla tavoin kuin muut pehmytkudosvammat - levossa, jäässä, puristuksessa ja korkeus. Sääriluun tuberositeetin patellaarinen ligamentti kiinnittyy Osgood-Schlatterin taudin alueeseen, josta keskusteltiin aiemmin.
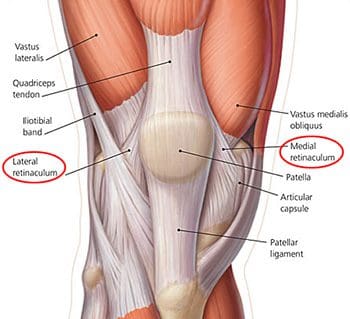
Patellin ja patellaarisen ligamentin sivujen välissä on mediaalinen ja lateraalinen patellaarinen retinakula (kuva 107). Ne ovat kudoksen stabilisaattoreita patelille, jotka muodostuvat quad jänteiden keski- ja lateraalisista osuuksista, kun ne kulkevat alaspäin sikiön tuberositeetin molemmille puolille. Sivusuuntainen verkkokalvotule on paksumpi näistä kahdesta, mutta molemmilla on pinnalliset ja syvät kerrokset. Syvissä olevat kerrokset ovat erilaisia nivelsiteitä (joiden nimet viittaavat rakenteisiin, joita ne yhdistävät), jotka tukevat patellaa sen asemassa suhteessa sen alla olevaan reisiin. Sivusuuntaisen patellaarisen verkkokalvon syvä kerros on paikka, jossa lateraalinen patellofemoralin ligamentti kohtaa oropatellaarikaistaleen, joka on patellan yhteydessä olevaan taiotibialiseen (IT) -kaistaan liittyvien kuitujen kanava. Median patellaarisen verkkokalvon syvällä kerroksella on kolme keskipitkän kapselin paksuuntumista, joihin viitataan medialääkkeen patellofemoraalina, mediaalisena patellomuutona ja medial- la patellotibialisina ligamenteina. Median patellofemoral-ligamentti on riittävän voimakas vaikuttamaan patellarin seurantaan ja toimii merkittävänä mediaalisena pidättymisenä. Polven taipumisen ja laajentumisen aikana patellarien seurannassa olevien voimien epätasapaino voi johtaa patellofemoraalikipu-oireyhtymään (juoksijan polvi), joka on yksi polvinivelen yleisimmistä syistä. Tämä voi johtua liikakäytöstä, traumasta, lihasten toimintahäiriöstä, patellaripermobilitystä ja heikosta nelisimmistä joustavuudesta. Tyypillisiä oireita ovat kipu patellaa ympäröivän tai sen ympärillä, joka kasvaa juoksemalla, ja aktiviteetit, jotka edellyttävät polven taipumista. MRI ei yleensä ole tarpeen tämän diagnoosin kannalta. Fysikaalisen hoidon on todettu olevan tehokas patellofemoral kipu -oireyhtymän hoidossa.
Polven lihakset ja jänteet
Polven flexor- ja ekstensorilihakset on keskusteltu aiemmin, sillä suurin osa niistä on reiden etu- ja taka-lihakset. Tarkastelemme polven liikkumista harjoittavia reisilihaksia ja lisätään kaksi alaosasta koostuvia lihaksia, jotka vaikuttavat myös polviin. Anteriorisen reiden quadriceps femoris lihakset ovat tärkeimmät polven extensorit (kuva 108). Kun nämä lihakset osuvat, polvinivel suoritetaan. Vastaus medialis, vastus intermedius, vastus lateralis ja rectus femoris jänteet liittyvät patellan ylivoimaiseen aspektiin (pohjaan) patellaarisen jänteen muodostamiseksi. Tämä jänne jatkaa patellaa ja kiinnittää sen sääriluun tuberosityyn (koska se yhdistää luuta luuhun, sitä kutsutaan joskus patellaariseksi ligamentiksi). Kaksisyskäiset, yhdessä glutealihaksen kanssa, ovat vastuussa kävelyä, juoksua ja hyppyjä varten tarvittavista työntövoimista. Neljät auttavat myös ohjaamaan patellin liikkumista, koska ne ovat kiinnittämättömiä potilaille (kuva 109). Patella kasvattaa potilaan lihasten voimakkuutta, kun polvi suoritetaan.
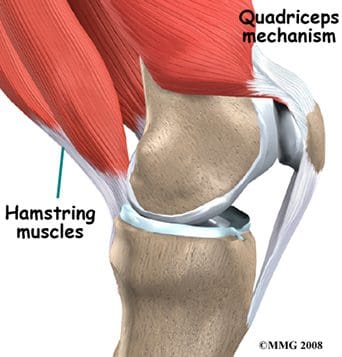
Takajalojen lihakset, jotka tunnetaan myös kainalokuvina, ovat tärkeimmät polvipuristimet, joihin kuuluvat sartorius, gracilis, gastrocnemius ja poppelion lihakset. Polvi kääntyy, kun kainalot supistuvat. Kärsimäiset lihakset antavat polviliitokselle voiman, joka tarvitaan työntämiseen juoksemassa ja hyppäämisessä. Ne auttavat myös stabiloimaan polvea suojaamalla vakuutta ja ristinivelen ligamentteja, varsinkin kun polvi kiertyy. Kolme käämikudoksen lihasta on vaihtelevia kiinnityskohtia polvinivelen ympärille (kuva 110). Biceps femoris kiinnittyy fibulin päähän ja sääriluun superolateralista osaan. Semitendinosus kiinnittyy sääriluun anterioriseen osaan, joka on mediaalinen tibiaalisen tuberositeetin suhteen ylittäen mediaalisen turvavälin. Puolikiillotuksen lihaksen jänneä käytetään joskus ristisolmion rekonstruointiin. Semimembranosus kiinnittyy mediallisen tibiaalisen condylonin posterioromedial-aspektiin. Sartorius-lihas on myös polvipuristin, vaikka se on etuosa reisilihaksesta. Se lisätään sääriluun anterioriseen lääketieteelliseen osaan. Keskimmäisen reiden gracilis-lihakset ovat yksi lonkkaradioista, mutta myös osa polven taipumista. Kuten semitendinosus jänne, gracilis-jänneä käytetään joskus ristisilmäinsinöörirakenteisiin. Gracilis kiinnittyy proksimaalisen sääriluun medialähteeseen.
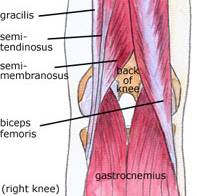
lihakset - polven flexours.
Polvinivelen lisäkiinnikkeisiin kuuluu joitain alavartalon selkälihaksia. Suurella pinnallisella gastrocnemius-lihaksella on mediaalinen ja sivusuuntainen pää, jotka ovat peräisin keskus- ja lateraalisista reisiluun konditeereistä vastaavasti. Se kulkee takimmaisen alaraajan pituutta, joka kiinnittyy kallioon Achilles-jänteen. Gastrocnemius antaa meille mahdollisuuden joustaa polviamme, kun jalka on taivutettu, koska se yhdistää molempiin niveliin. Se on mukana seisomisessa, kävelyssä, juoksemisessa ja hyppymisessä. Popliteus on syvä takaraajojen lihakset, jotka auttavat polven taipumisessa ja pyörivät myös sääriluua, mikä auttaa polven vakautta. Popliteus on peräisin polvinivelen lateraalisen meniskin ulkokulmasta. Se ulottuu taaksepäin ja se työntyy sääriluun medialähteeseen, joka on huonompi kuin keskiaikainen sääriluun episki.
Polven tärkeisiin jänneihin kuuluvat nelitahtiset, patelat ja hamstringin jänteet sekä orotibiaalinen nauha (kuvio 111). Tennarit liittävät lihaksia luihin. Näitä tärkeitä polven jänteitä on keskusteltu joko luista tai lihaksista, joita he kiinnittävät. Kaksisuuntainen jänne mainittiin nelisimmillisen lihaksen lihaksen kiinnittymiseksi patellaan. Neljänteen jänne jatkaa patellaa pitkin ja kiinnittää patellin kärkeen tibiaalisen tuberositeetin. Sitä kutsutaan sitten patellaariseksi jänteeksi (tai ligamentiksi). Hamstringin jänteistä keskusteltiin hamstringin lihasten, polven taipuisien selkäpuolen lihasten kanssa. Hamstring-jänteitä käytetään joskus ristiinnaulilääkäreiden rekonstruointiin. Jännetulehdus, joka on jänteen tulehdus, on tavallinen polven vamma urheilijoiden keskuudessa useissa urheilulajeissa. Orbitaalibändi (tai tietotekniikka) toimii kuin jänne, koska se kiinnittää polven tensorikohdistimelle. Bändi on itse asiassa sidekudoksen kuitumainen vahvistus tai reiden syvä kudos. Se kulkee ookosta sääriluuhun. Proksimaalisesti se toimii lonkkaapurina, kun taas distaalisesti se toimii lateraalisena stabilisaationa polvessa ja auttaa sääriluun medialuvulla. IT-nauha on jatkuvassa käytössä kävelyn ja juoksun aikana, mikä voi johtaa ärsytykseen siinä kohdassa, jossa se kulkee lateraalisen reisiluun epicondylen yli. "Tiukka" IT-kaista voi aiheuttaa tulehdusta ja / tai ärsytystä reisiluun epikondyleen tai pisteen kohdalle, joka on lisätty sivusuuntaiseen tibiaaliseen condyleen. Tätä ehtoa kutsutaan IT-nauhan kitkasyndroomaksi. Se on yleinen juoksijoiden, retkeilijöiden ja pyöräilyn harrastajien keskuudessa.
Polvien hermot
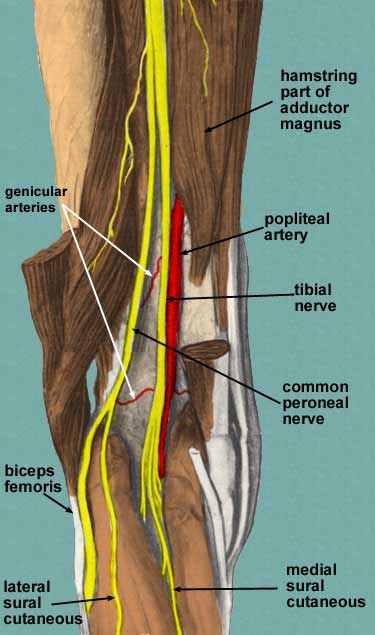
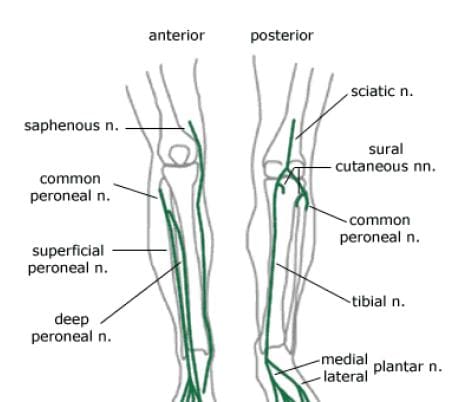
Hermojen sakraalisesta pleksosta tulevat polven pääasialliset hermot ovat tibiaalinen hermo ja yhteinen peronealihermo (kuva 112). Molemmat ovat iskijän hermojen oksia ja alkavat posteriorisesti, hieman yli todellisen polvinivelen. Molemmat näistä hermoista tai niiden oksat jatkavat alavartalon ja jalkaosan kautta antaen tunne- ja lihasvalvontaa. Tibiaaliset ja yleiset peronealihermot ovat myös mukana ihon innervaatiossa, joka on hermojen tarjonta polven iholle. Sääriluun hermo pysyy posteriorisena ja medialämpänä, joka haarautuu keskimmäiseen nilkan sisään jalkoihin. Yleinen peroneaalinen hermo alkaa postimerkin, liikkuen anteriorisesti lähellä fibulan kaulaa. Sitten haarautuu pinnallisiin ja syviin peroneaalisiin hermoihin, jotka jatkavat heidän etummaista laskeutumistaan jalkaan. Sääriluun ja yleiset peroneaaliset hermot ovat yleisimmin loukkaantuneita hermoja, kun polvi irtoaa. Hermot voivat kasvaa takaisin, mutta he tekevät niin noin ½ tuumaa kuukaudessa.
Polven polviputkiin kuuluvat nerveät ovat lateraalinen reisiluun iho ja saphenous, joka on reisiluun hermon haara (kuva 113). Saphenous hermo kulkee enemmän mediaali ja antaa pois infrapatellar oksat ympärillä polvinivelen. Polven alapuolella saphenous hermo lähettää haaroita etu- ja medialäpään ihoon. Lateraalinen reisiluun kuoren hermo lähettää etupuolen haaran etu- ja sivusuuntaisen reiden ihoon alaspäin polven alueelle. Termin filamentit tämän hermon kanssa kommunikoivat infrapatellar haara saphenous hermo, muodostamalla peripatellar plexus.
Polven valtimot ja suonet
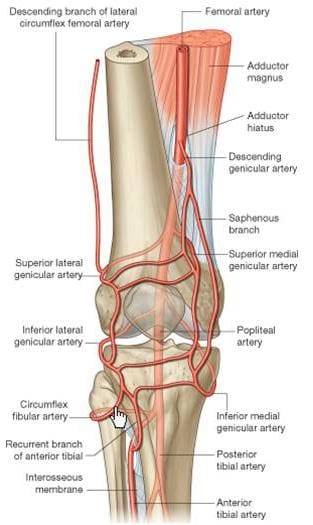
Pinnallinen arteria, pinnallisen reisivaltimoalueen haara, on polvinivelen pääasiallinen valtimonkierto. Se kulkee pitkin distaalisen reisiluun takana polvinivelen takana. Suprakondyylin harjanteessa popliteaalinen valtimo antaa polven verenkierron, joka koostuu erilaisista genikulaarisista valtimoista (kuva 114). Alhaalla polvinivelen kohdalla ponnahdusliike haarautuu eturaajojen ja takimmaisten sääriluun valtimoihin, jotka antavat alaraajan. Pato-valtimotila on yleinen kohta sekä ateroskleroosille että aneurysmille, ja se on lueteltu yleisimpänä perifeeristen valtimotukosten kohdalle. Noin 50% näistä aneurysmista on kahdenvälisiä. Vaikka ne harvoin repeytyvät, punkteeriset aneurysmat voivat toimia keskittymänä pato-valtimon äkilliselle tromboottiselle okkluusiolle, joka voi vaikuttaa jalan samalle puolelle. Trompi aneurysmassa voi myös johtaa distaaliseen embolismiin. Genikulaariset verisuonet ovat polven ja alaraajan jatkuvan verenvirtauksen lähteitä, jos kyseessä on tukkeutunut popliteaalinen valtimo. Descending genicular, jota kutsutaan myös korkeimpana tai korkeimpana genicina, oksat reisiluun valtimosta, juuri ylittäen popliteaalisen haaran. Se toimittaa adductor magnus- ja hamstring-lihakset, ja sitten liittyy polviniveltä ympäröivien genicularisien verkostoon. Keskinen genikki lävistää vino-popliteaalisen ligamentin ja toimittaa ligamentit ja synovial membraanin polvinivelen sisällä (mukaan lukien ACL ja PCL). Sural-valtimo liittyi genikulaaristen verisuonien anastomoseihin, ja lisäksi se toimittaa alaotsikon lihakset, myös suuren gastrocnemius-lihaksen. Polviniveltä ympäröivä anastomoottinen kuvio toimitetaan posteriorisesti pylväässä olevan valtimoineen, laskeutuvan genikulaarisen valtimon keskellä ja sivusuuntaisen circumflexin reisivaltimoiden sivuttaissuunnassa. Anastomosiin liittyvät genikulaariset valtimot on leimattu keskivertaisiksi ja sivusuuntaisiksi ylimpiin genikulaarisiksi, ja keskiaineisiin ja sivusuuntaisiin huonompiin genikyyleihin.
Suuret syväterät polvinivelen ympärillä ovat popliteaalinen laskimo ja etu- ja posterioriset sääriluolat (kuva 115). Ponnahduslaskimonki alkaa sääriluun suonien risteyksestä takimmaisen alareunan puolelta, joka on vain pienempi kuin polvinivel. Se nousee posteriorisesti, jatkaen reisiluun suonessa noin puolivälissä reiteen verran. Koska syvät laskimot yleensä seuraavat valtimoita, genicular suonet liittyvät polvinivelen ympäröivien valtimoiden kanssa, minkä jälkeen ne tyhjenevät poplitealiseen laskimoon. Tärkeät pinnalliset suonet polvinivelen ympärillä ovat pienet ja suuret saphenous-suonet. Pinnalliset suonet eivät tyypillisesti seuraa valtimoita, vaan matkustavat ihon hermoja. Pieni sapeeni nousee alavartalon takana, vaeltaa sivuilta medialle. Se yhdistyy popliteal-laskimoon, joka on hieman ylivertainen polvinivelen suhteen. Suuri saphenous veina, pisin vein kehossa, on mediaalinen ja etumainen tietenkin alareunassa. Se siirtyy taka-asentoon, mutta pysyy mediaalisena polvinivelen suuntaan, liikuttaen reisiluun epämuodostuman rinnalla. Suuri saphenous liikkuu sitten etuosaan reisien läpi.
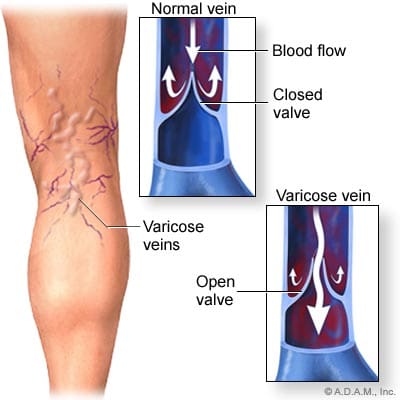
Varisose ja "hämähäkki" laskimot näkyvät usein jalassa polvinivelen takaosassa. Kuten aiemmin mainittiin, laskimoontelon keskustelussa laskimossa on venttiilit, joilla varmistetaan veren "yksisuuntainen" ylävirta takaisin sydämeen (kuva 116). Alusten väliset viestit, joita kutsutaan myös rei'iksi laskimoiksi, ovat syvien ja pinnallisten laskimoiden välillä, jotta voidaan kompensoida venttiilejä, jotka saattavat olla epäpäteviä ja sallivat veren refluksi. Jos laskimoseinät heikentyvät tai laajentuvat, venttiilien kourat eivät enää voi sulkeutua kunnolla, ja venttiilit voivat tulla epäpäteviksi. Tämä johtaa veriplasman painon nousuun laskimoissa, jotka ovat "alavirtaan" huonosta venttiilistä. Veren voi kerääntyä näihin laskimoihin, jolloin ne tulevat suonikohjuiksi, jolloin suonet turvottavat, muuttuvat kouristuksiksi ja jopa kutistuvat ihon pinnalle. Reticular laskimot, jotka ovat pienempiä suonikohjuja, jotka eivät bulge läpi ihon, samoin kuin hyvin pienet "hämähäkki" suonet ovat molemmat tyypillisesti vähemmän vakavia olosuhteita, mutta molemmat sisältävät edelleen taaksepäin veren virtausta. Vaikeiden suonikohjujen poistaminen todella auttaa verenkierrosta, koska veri ei enää pysähdy yhdistetyillä alueilla.
Bursae Of The Polvesta
Synovial-polviliitos on suuri määrä bursea (kuva 117). Nämä ovat nestepusseja ja synovial taskuja, jotka ympäröivät ja joskus kommunikoivat nivelonteloon. Ne helpottavat kitkattomia liikkumista luiden ja liikkuvien rakenteiden välillä (jänne, lihas). Nestettä tai roskia voi kerääntyä bursaan, tai neste voi ulottua vierekkäisen liitoksen bursaan tilanteissa, kuten liiallinen kitka, infektio tai suora trauma. Bursa-tyyppistä patologista laajentumista kutsutaan bursiittiseksi, joka voi jäljitellä useita perifeerisiä nivel- ja lihaspoikkeamia. Radiologien on voitava tunnistaa täsmällisesti bursaalinen patologia, erityisesti lukuisten polvipassien keskuudessa (14 raportoitu joissakin kirjallisuudessa). Me tunnistamme muutamia yleisempiä bursa-aloitteita, jotka alkavat suprapatellaarisesta burssista. Tämä bursa on nelipyöräisen jänteen ja reisiluun välissä, parempi kuin patella (kuva 118). Nestettä esiintyy yleisesti täällä, kun potilaalla on yhteinen effuusio. Valmistelevan burssin bursiitti tunnetaan myös nimellä "housemaidin polvi". Se esiintyy toistuvasta traumasta polvistumasta, kuten nähdään housemaids, wrestlers, ja matto-kerrokset. Tämä bursa löytyy patellan ja ihon välistä (kuva 119). Pinnallisen infrapatellaarisen burssin tulehdus voidaan kutsua "papiston polveksi", joka on toinen bursiitti, joka voi ilmetä liiallisesta polvesta. Tämä bursa sijaitsee patellaarisen jänteen domeettisen kolmanneksen ja yläpuolisen ihon välillä (kuva 120).
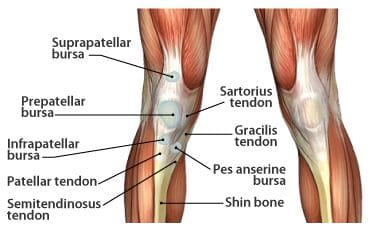
näyttää suprapatellar
Bursa.
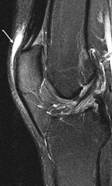
fatsat näyttää
prepatellar bursa.
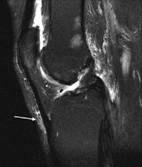
näytetään infrapatellar
Bursa.
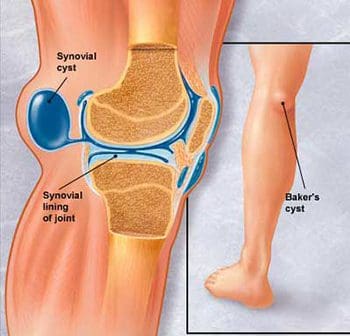
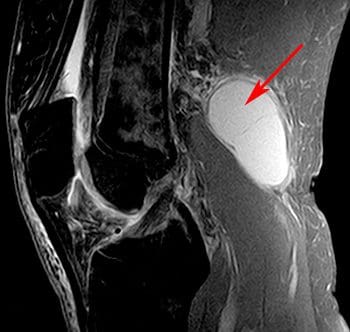
Polvinivelen synovialpussi muodostaa joskus posteriorisen kohouman, joka tunnetaan Bakerin kystinä tai punktiakystinä (kuva 121). Se muodostuu tyypillisesti gastrocnemius-lihasten ja puolisembraanimuslihaksen keskivartalon jänteiden väliin, joka on posteriorinen keskimmäisen reisiluun kondilian takana. Bakerin kystat eivät ole totta kystat, sillä ne ylläpitävät tyypillisesti avointa kommunikointia synovial-sacin kanssa. Ne voivat kuitenkin purkaa ja ne voivat repeytyä. Ne ovat tavallisesti oireeton, mutta ne voivat viitata toiseen polven ongelmaan, kuten niveltulehdukseen tai meniskään. Synovial-nesteen aspiraatio voidaan suorittaa, jos kystistä tulee ongelmallista. Hoito on yleensä välttämätön, jos Bakerin kystat rikkoavat, koska se voi aiheuttaa akuuttia kipua polven takana ja turvotus vasikan lihaksia. Rauhaava kysti voi myös jäljitellä DVT: tä tai tromboflebiittiä. Molempia voidaan käyttää myös Bakerin kystin vahvistamiseen (kuva 122).
Skannausasetukset
Seuraavat ovat HMSA: n ehdotuksia polven kuvantamisesta. Polviprotokollat on suunniteltava tuottamaan diagnostisia kuvia meniksistä, luista, nivelrustosta ja polven kaikki ligamenttisista rakenteista. Vaikka monet radiologit saattavat vaatia ACL: n lisämerkitystä, myös ruston ja menisien optimaaliseen kuvantamiseen suunnitellut protokollat tuottavat riittävät kuvat ACL: stä. Tarkista aina radiologin kuvantamisvalintojen suhteen.
Aksiaaliset tarkistukset
Polven polven aksiaalisten viipaleiden asettamista varten voidaan käyttää sagittaaleja ja kruunukuvioita, jotta varmistetaan kaikkien asiaankuuluvan anatomian sisällyttäminen. Viipaleiden on ulotuttava ylivoimaisesti siten, että ne sisältävät koko patelan, ja alhaisempiin kuuluvat sääriluun tuberosity ja patellaarinen jänteen insertio. Säleikkö voidaan sijoittaa koskemattomalle alaraajalle vähentäen mahdollisuutta ympäröivän artefaktin, kuten nähdään kuvion 139 koronaalisessa kuvassa.
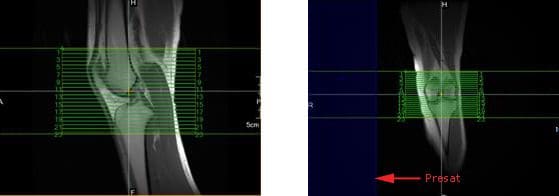
Coronal Scans
Polven sääriluiden tulee sisältää anatomia takapään reisiluun muotoista ja patelan etuosaan. Kuvittele reuna, joka yhdistää reisiluun lateraaliset ja medialut. Tyypillisesti kruununviipaleet ovat kulmikkaita niin, että ne ovat yhdensuuntaisia kyseisen viivan kanssa, kuten kuvion 140 aksiaalisessa kuvassa on.
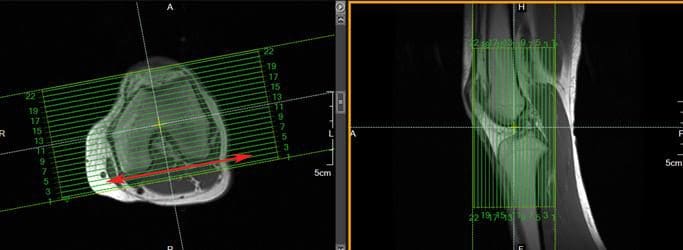
Sagittal Scans
Sagittal-viipaleiden tulisi sisältää anatomia medialondylestä sivusuuntaiseen condyleen. Viipalointiryhmä voi olla kalteva radiologin mieluummin, mutta sen tulisi pysyä kohtisuorassa kruununviipaleiden suhteen. Tyypillisesti viipale-ryhmä on kulmikkaasti siten, että se on yhdensuuntainen reisiluun kondilian mediaalisen reunan kanssa, kuten kuvion 141 aksiaalisessa kuvassa näkyy.
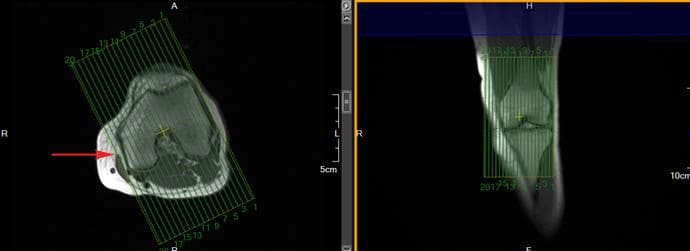
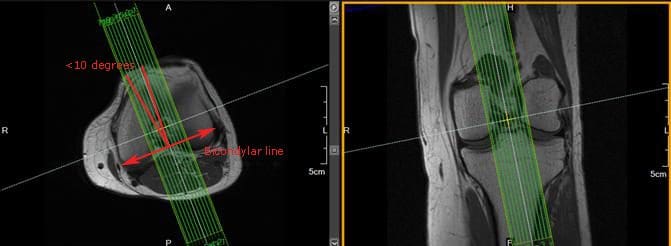
Rutiininomaisten vinot sagittaalikuvien lisäksi jotkut radiologit mieluummin käyttävät ACL: n lisää sagittaalista skannausta ohuilla viipaleilla ja suurella spatiaalisella resoluutiolla. Axe- ja koronaalisia kuvia voidaan käyttää viipaleiden asetuksiin. Viitatussa kirjallisuudessa suositellaan, että viipaleen kulma ei saisi ylittää 10 °: ta linjaa, joka on kohtisuorassa suhteessa kohtisuoraan linjaan (linja, joka yhdistää posterioriset reisiluun muotoiset), kuten kuviossa 142 näkyy.
Lonkan anatomia, toiminta ja yleiset ongelmat. (Päivitetty viimeksi 28). Haettu osoitteesta healthpages.org/anatomy-function/hip-structure-function-common-problems/
Cluett, JMD (päivitetty 22. toukokuuta 2012). Labral lonkkanivelen repeämä. Haettu osoitteesta orthopedics.about.com/od/hipinjuries/qt/labrum.htm
Hughes, MDC (15). Reisiluun sairaudet. Haettu osoitteesta www.livestrong.com/article/175599-diseases-of-the-femur-bone/
Potilasopas Perthesin lonkkatautiin. (nd). Haettu osoitteesta www.orthopediatrics.com/docs/Guides/perthes.html
Lonkkavammat ja -häiriöt. (Tarkistettu viimeksi 10. helmikuuta 2012). Haettu osoitteesta nlm.nih.gov/medlineplus/hipinjuriesanddisorders.html
Reisiluun pään nivelside. (Päivitetty 20. joulukuuta 2011). Haettu osoitteesta fi.wikipedia.org/wiki/Ligament_of_head_of_femur
Ewingin sarkooma. (Muokattu viimeksi 06. tammikuuta 2012). Haettu osoitteesta fi.wikipedia.org/wiki/Ewing%27s_sarcoma
Lonkan anatomia. (nd). Haettu osoitteesta www.activemotionphysio.ca/Injuries-Conditions/Hip
Iliotibiaalisen nauhan kitkaoireyhtymä. (nd). Haettu osoitteesta www.physiotherapy-treatment.com/iliotibial-band-friction-syndrome.html
Snapping lonkka -oireyhtymä. (Muokattu viimeksi 09). Haettu osoitteesta fi.wikipedia.org/wiki/Snapping_hip_syndrome
Sekul, E. (Päivitetty 03. helmikuuta 2012). Meralgia Paresthetica. Haettu osoitteesta emedicine.medscape.com/article/1141848-overview
Yeomans, SDC (päivitetty 07). Iskiashermo ja iskias. Haettu osoitteesta www.spine-health.com/conditions/sciatica/sciatic-nerve-and-sciatica
Mayo Clinicin henkilökunta. (26. heinäkuuta 2011). Meralgia paresthetica. Haettu osoitteesta www.mayoclinic.com/health/meralgia-paresthetica/DS00914
Syvä laskimotromboosi (DVT) - verihyytymät jaloissa. (nd). Haettu osoitteesta catalog/nucleusinc.com/displaymonograph.php?MID=148
Petersilge, CMD (03). Krooninen aikuisten lonkkakipu: lonkan MR-artrografia. Haettu osoitteesta radiographics.rsna.org/content/20/suppl_1/S43.full
Mediaalisen circumflexin reisivaltimon acetabulaarinen haara. (Muokattu viimeksi 17). Haettu osoitteesta fi.wikipedia.org/wiki/Acetabular_branch_of_medial_circumflex_femoral_artery
Cluett, JMD (päivitetty 26. maaliskuuta 2011). Lonkan bursiitti. Haettu osoitteesta orthopedics.about.com/cs/hipsurgery/a/hipbursitis.htm
Steinbach, LMD, Palmer, WMD, Schweitzer, MMD (10). Special Focus Session MR-artrografia. Haettu osoitteesta radiographics.rsna.org/content/22/5/1223.full
Schueler, SMD, Beckett, JMD, Gettings, SMD (päivitetty viimeksi 05. elokuuta 2010). Ischial bursiitti / Yleiskatsaus. Haettu osoitteesta www.freemd.com/ischial-bursitis/overview.htm
Hwang, B., Fredericson, M., Chung, C., Beaulieu, C., Gold, G. (29. lokakuuta 2004). Urheilijoiden reisiluun diafyysivaurioiden magneettikuvaus. Haettu osoitteesta www.ajronline.org/content/185/1/166.full.pdf
Reisi (reisiluu). (nd). Haettu osoitteesta Education.yahoo.com/reference/grey/subjects/subject/59
Norman, W. PhD, DSc. (nd). Alaraajan nivelet. Haettu osoitteesta home.comcast.net/~wnor/lljoints.htm
Reisiluu. (Muokattu viimeksi 24). Haettu osoitteesta fi.wikipedia.org/wiki/Femur
Wheeless, C. III, MD (päivitetty viimeksi 25. huhtikuuta 2012). Humphreyn ja Wrisbergin nivelsiteet. Haettu osoitteesta wheelessonline.com/ortho/ligaments_of_humphrey_and_wrisberg
Lihasjännitykset reidessä. (Tarkistettu viimeksi elokuussa 2007). Haettu osoitteesta orthoinfo.aaos.org/topic.cfm?topic=A00366
Shiel, W. Jr., MD (viimeksi tarkistettu 23. heinäkuuta 2012). Reisilihaksen vammat. Haettu osoitteesta www.medicinenet.com/hamstring_injury/article.htm
Reisilihasten vammat. (Tarkistettu viimeksi heinäkuussa 2009). Haettu osoitteesta orthoinfo.aaos.org/topic.cfm?topic=a00408
Polvi. (Muokattu viimeksi 19). Haettu osoitteesta fi.wikipedia.org/wiki/Knee
DeBerardino, TMD (päivitetty 30. maaliskuuta 2012). Nelipäisen reisilihaksen vamma. Haettu osoitteesta emedicine.medscape.com/article/91473-overview
Kan, JH (nd). Osteokondriaaliset poikkeavuudet: sudenkuopat, vammat ja dissecans osteochondritis. Haettu osoitteesta www.arrs.org/shopARRS/products/s11p_sample.pdf
Alaraajan hermot. (Päivitetty viimeksi 30. maaliskuuta 2006). Haettu osoitteesta download.videohelp.com/vitualis/med/lowrnn.htm
Adductorin kanava. (Päivitetty viimeksi 30. maaliskuuta 2006). Haettu osoitteesta download.videohelp.com/vitualis/med/addcanal.htm
Nabili, SMD (nd). Suonikohjut ja hämähäkkilaskimot. Haettu osoitteesta www.medicinenet.com/varicose_veins/article.htm
Laskimoiden perusanatomia. (nd). Haettu osoitteesta vascular-web.com/asp/samples/sample104.asp
Reisiluun hermo. (Muokattu viimeksi 23). Haettu osoitteesta fi.wikipedia.org/wiki/femoral_nerve
Peron, S. RDCS. (Muokattu viimeksi 16. lokakuuta 2010). Anatomia - Alaraajojen laskimot. Haettu osoitteesta www.vascularultrasound.net/vascular-anatomy/veins/lower-extremity-vens
Medical Multimedia Group, LLC (nd). Polven anatomia. Haettu osoitteesta www.eorthopod.com/content/knee-anatomy
Polvinivelen anatomia, toiminta ja ongelmat. (Päivitetty viimeksi 06). Haettu osoitteesta healthpages.org/anatomy-function/knee-joint-structure-function-problems/
Polven sepelvaltimon nivelside. (Muokattu viimeksi 09). Haettu osoitteesta fi.wikipedia.org/wiki/Coronary_ligament_of_the_knee
Walker, B. (nd). Polvilumpion jännetulehduksen hoito – hyppääjän polvi. Haettu osoitteesta www.thestretchinghandbook.com/archives/patellar-tendonitis.php
Osgood-Schlatterin tauti. (Viimeksi tarkistettu 12. marraskuuta 2010). Haettu osoitteesta www.ncbi.nlm.nih.gov/pubmedhealth/PMH0002238/
Grelsamer, RMD (nd). Polvilumpion anatomia ja ojentajamekanismi. Haettu osoitteesta kneehippain.com/patient_pain_anatomy.php
Vino polvitaipeen nivelside. (Muokattu viimeksi 24. maaliskuuta 2012). Haettu osoitteesta fi.wikipedia.org/wiki/Oblique_popliteal_ligament
Shiel, W. Jr., MD (viimeksi tarkistettu 27. heinäkuuta 2012). Chondromalacia Patella (Patellofemoral Syndrome). Haettu osoitteesta www.medicinenet.com/patellofemoral_syndrome/article.htm
Polvi. (Muokattu viimeksi 19). Haettu osoitteesta fi.wikipedia.org/wiki/Knee
Mosher, TMD (päivitetty viimeksi 11. huhtikuuta 2011). Polven ojentajamekanismin vaurioiden magneettikuvaus Polven ojentajamekanismin yleiskatsaus. Haettu osoitteesta emedicine.medscape.com/article/401001-overview
Carroll, JMD (joulukuu 2007). Vino menisko-meniskaalinen nivelside. Haettu osoitteesta radsource.us/clinic/0712
DeBerardino, TMD (päivitetty viimeksi 30. maaliskuuta 2012). Mediaaalinen sivupolven nivelsiteiden vamma. Haettu osoitteesta emedicine.medscape.com/article/89890-overview#a0106
Farr, G. (Päivitetty viimeksi 31. joulukuuta 2007). Alaraajan nivelet ja nivelsiteet. Haettu osoitteesta shouldhealthynow.com/article/bodyskeleton/951/
Polven anatomian yleiskatsaus. (02 maaliskuuta 2008). Haettu osoitteesta www.kneeguru.co.uk/KNEEnotes/node/741
Dixit, SMD, Difiori, JMD, Burton, MMD, Mines, BMD (15. tammikuuta 2007). Patellofemoraalisen kipuoireyhtymän hoito. Haettu osoitteesta www.aafp.org/afp/2007/0115/p194.html
Polven lihakset. (Päivitetty viimeksi 05). Haettu osoitteesta www.knee-pain-explained.com/kneemuscles.html
Popliteus-lihas. (Päivitetty viimeksi 20. helmikuuta 2012). Haettu osoitteesta fi.wikipedia.org/wiki/Popliteus_muscle
Kneedoc. (10. helmikuuta 2011). Hermot. Haettu osoitteesta thekneedoc.co.uk/neurovascular/nerves
Wheeless, C. III, MD (Päivitetty viimeksi 15. joulukuuta 2011). Popliteaalinen valtimo. Haettu osoitteesta wheelessonline.com/ortho/popliteal_artery
Popliteaalinen valtimo. (nd) Haettu osoitteesta Education.yahoo.com/reference/grey/subjects/subject/159
Polvibursat. (Viimeksi päivitetty 09). Haettu osoitteesta fi.wikipedia.org/wiki/Bursae_of_the_knee_joint
Hirji, Z., Hunjun, J., Choudur, H. (02. toukokuuta 2011). Bursaen kuvantaminen. Haettu osoitteesta www.ncbi.nlm.nih.gov/pmc/articles/PMC3177464/
Kimaya Wellness Limited. (nd). Elin> Polvivaltimon. Haettu osoitteesta kimayahealthcare.com/OrganDetail.aspx?OrganID=103&AboutID=1
Täydellinen laskimohoito. (Päivitetty viimeksi 24. helmikuuta 2012). Suonikohjujen anatomia ja toiminta potilaille. Haettu osoitteesta www.veincare.com/education/
Sääriluu. (Päivitetty viimeksi 01). Haettu osoitteesta fi.wikipedia.org/wiki/Tibia
Norkus, S., Floyd, R. (Julkaistu 2001). Syndesmoottisten nilkan nyrjähdysten anatomia ja mekanismit. Haettu osoitteesta www.ncbi.nlm.nih.gov/pmc/articles/PMC155405/
Soleus lihas. (Päivitetty viimeksi 10). Haettu osoitteesta fi.wikipedia.org/wiki/Soleus_muscle
Akillesjänteen tulehdus. (Tarkistettu viimeksi kesäkuussa 2010). Haettu osoitteesta orthoinfo.aaos.org/topic.cfm?topic=A00147
Wheeless, C. III, MD (päivitetty viimeksi 11. huhtikuuta 2012). Suraalihermo. Haettu osoitteesta wheelessonline.com/ortho/sural_nerve
Medical Multimedia Group, LLC (päivitetty viimeksi 26. heinäkuuta 2006). Nilkan syndesmoosivammat. Haettu osoitteesta www.orthogate.org/patient-education/ankle/ankle-syndesmosis-injuries.html
Cluett, JMD (päivitetty viimeksi 16. syyskuuta 2008). Exertional Compartment -oireyhtymä. Haettu osoitteesta orthopedics.about.com/od/overuseinjuries/a/compartment.htm
Jalkojen laskimot (reisi, sääret) anatomia, kuvat ja nimet. (Päivitetty viimeksi 21). Haettu osoitteesta www.healthype.com/leg-veins-thigh-lower-leg-anatomy-pictures-and-names.html
Cluett, JMD (päivitetty viimeksi 6. lokakuuta 2009). Stressimurtuma. Haettu osoitteesta orthopedics.about.com/cs/otherfractures/a/stressfracture.htm
Ostlere, S. (1. joulukuuta 2004). Kuvataan nilkka ja jalka. Haettu osoitteesta imaging.birjournals.org/content/15/4/242.full
Inverarity, LDO (päivitetty viimeksi 23. tammikuuta 2008). Nilkan nivelsiteet. Haettu osoitteesta fysioterapia.about.com/od/humananatomy/p/ankleligaments.htm
Golano, P., Vega, J., DeLeeuw, P., Malagelada, F., Manzanares, M., Gotzens, V., van Dijk, C. (Julkaistu verkossa 23. maaliskuuta 2010). Nilkkanivelsiteiden anatomia: kuvallinen essee. Haettu osoitteesta www.ncbi.nlm.nih.gov/pmc/articles/PMC2855022/
Numkarunarunrote, N., Malik, A., Aguiar, R., Trudell, D., Resnick, D. (11. lokakuuta 2006). Jalan ja nilkan verkkokalvo: MRI anatomisella korrelaatiolla ruumiissa. Haettu osoitteesta www.ajronline.org/content/188/4/W348.full
Medical Multimedia Group, LLC (nd). Potilasopas nilkan anatomiaan. Haettu osoitteesta www.eorthopod.com/content/ankle-anatomy
Sääriluun etuvaltimo. (nd). Haettu osoitteesta Education.yahoo.com/reference/grey/subjects/subject/160
Jalan ja nilkan anatomia. (Päivitetty viimeksi 28). Haettu osoitteesta northcoastfootcare.com/pages/Foot-and-Ankle-Anatomy.html
Donnelly, L., Betts, J., Fricke, B. (1. heinäkuuta 2009). Skimboarder's Toe: Löydökset High-Field MRI:stä. Haettu osoitteesta www.ajronline.org/content/184/5/1481.full
Jalka. (Päivitetty viimeksi 28. elokuuta 2012). Haettu osoitteesta fi.wikipedia.org/wiki/Foot
Wiley, C. (nd). Tärkeimmät nivelsiteet jalassa. Haettu osoitteesta www.ehow.com/list_6601926_major-ligaments-foot.html
Nurmen varvas: oireet, syyt ja hoidot. (Viimeksi tarkistettu 9. elokuuta 2012). Haettu osoitteesta www.webmd.com/fitness-exercise/turf-toe-symptoms-causes-and-treatments
Cluett, JMD (päivitetty viimeksi 02. huhtikuuta 2012). Turf Toe. Haettu osoitteesta orthopedics.about.com/od/toeproblems/p/turftoe.htm
Neurologia ja jalat. (nd) Haettu osoitteesta footdoc.ca/www.FootDoc.ca/Website%20Nerves%20Of%20The%20Feet.htm
Alaraajojen, vatsan ja lantion suonet. (nd). Haettu osoitteesta Education.yahoo.com/reference/grey/subjects/subject/173
Corley, G., Broderick, B., Nestor, S., Breen, P., Grace, P., Quondamatteo, F., O'Laighin, G. (nd). Laskimojalkapumpun anatomia ja fysiologia. Haettu osoitteesta www.eee.nuigalway.ie/documents/go_anatomy_of_the_plantar_venous_plexus_manuscript.pdf
Mortonin neurooma. (Muokattu viimeksi 8. elokuuta 2012). Haettu osoitteesta en.wikipedia.org/wiki/Morton%27s_metatarsalgia%5B/vc_column_text%5D%5B/vc_tta_section%5D%5Bvc_tta_section title=”Referenssit anatomiakuville:” tab_id=”1519337092881-d3b321df-ddea”]
Kuva 4- hipkneeclinic.com/images/uploaded/hipanatomy_xray.jpg
Kuvat 7, 8, 9- hipfai.com/
Kuva 10- fi.wikipedia.org/wiki/File:Ewing%27s_sarcoma_MRI_nci-vol-1832-300.jpg
Kuva 13- www.chiropractic-help.com/Patello-Femoral-Pain-Syndrome.html
Kuva 17- www.thestretchinghandbook.com/archives/ezine_images/adductor.jpg
Kuva 19- media.summitmedicalgroup.com/media/db/relayhealth-images/hipanat.jpg
Kuvat 20-22- www.ajronline.org/content/182/1/137.full.pdf+html
Kuva 43, 44- radiographics.rsna.org/content/20/suppl_1/S43.full
Kuva 45- www.exploringnature.org/db/detail.php?dbID=24&detID=2768
Kuvat 46-48- www.ajronline.org/content/185/1/166.full.pdf
Kuva 49- arrs.org/shopARRS/products/s11p_sample.pdf
Kuva 50- www.thestretchinghandbook.com/archives/medial-collateral-ligament.php
Kuvat 51, 52- www.radsource.us/clinic/0712
Kuvat 53, 54- www.osteo-path.co.uk/BodyMap/Thighs.html
Kuva 55- www.ncbi.nlm.nih.gov/pmc/articles/PMC1963576/
Kuva 56- legacy.owensboro.kctcs.edu/gcaplan/anat/Notes/API%20Notes%20M%20%20Peripheral%20Nerves.htm
Kuva 57- www.keywordpictures.com/keyword/lateral%20cutaneous%20nerve%20of%20thigh/
Kuva 58- home.comcast.net/~wnor/postthigh.htm
Kuva 59- letthealthynow.com/glossary/CONG437.htm
Kuva 60- fitsweb.uchc.edu/student/selectives/Luzietti/Vascular_pvd.htm
Kuva 61- www.fashion-res.com/peripheral-vascular-disease-with-stenting-in-the/
Kuva 62- www.wpclipart.com/medical/anatomy/blood/femoral_artery_and_branches_in_leg.png.html
Kuva 63- www.globalteleradiologyservices.com/Deep_Vein_Thrombosis_Overview.htm
Kuva 64- www.vascularultrasound.net/vascular-anatomy/veins/lower-extremity-vens
Kuva 83- javierjuan.ifunnyblog.com/anatomybackofknee/
Kuva 84- www.kneeandshouldersurgery.com/knee-disorders/tibial-osteotomy.html
Kuva 85- www.disease-picture.com/chondromalacia-patella-physical-therapy/
Kuva 86- www.eorthopod.com/content/bipartite-patella
Kuva 87- www.orthogate.org/patient-education/knee/articular-cartilage-problems-of-the-knee.html
Kuva 88- www.webmd.com/pain-management/knee-pain/menisci-of-the-knee-joint
Kuva 89- sumerdoc.blogspot.com/2008_07_01_archive.html
Kuva 91- trialx.com/curebyte/2011/08/16/pictures-for-chondromalacia-patella/
Kuva 92- radiopaedia.org/images/1059
Kuva 93- radiologycases.blogspot.com/2011/01/osgood-schlatter-disease.html
Kuva 94- www.physioquestions.com/2010/09/07/knee-injury-acl-part-i/
Kuvat 96, 97- radiology.rsna.org/content/213/1/213.full
Kuvat 98-101- applyradiology.com/Issues/2008/12/Articles/Imaging-the-knee–Ligaments.aspx
Kuva 102- radiopaedia.org/images/408156
Kuva 103- aftabphysio.blogspot.com/2010/08/joints-of-lower-limb.html
Kuvat 104, 105- www.radsource.us/clinic/0310
Kuva 106- nwrunninglab.com/patellar-tendonitis.html
Kuva 107- www.aafp.org/afp/2007/0115/p194.html
Kuva 108- www.reboundsportspt.com/blog/tag/knee-pain
Kuva 110- kneeguru.co.uk/KNEEnotes/node/479
Kuva 111- www.magicalrobot.org/BeingHuman/2010/03/fascia-bones-and-muscles
Kuva 112- home.comcast.net/~wnor/postthigh.htm
Kuvat 113, 115, 157-159- ipodiatry.blogspot.com/2010/02/anatomy-of-foot-and-ankle_26.html
Kuva 114- medchrome.com/basic-science/anatomy/the-knee-joint/
Kuva 116- www.sharecare.com/question/what-are-varicose-vens
Kuva 117- mendmyknee.com/knee-and-patella-injuries/anatomy-of-the-knee.php
Kuvat 118-120- www.ncbi.nlm.nih.gov/pmc/articles/PMC3177464/
Kuva 121- www.riversideonline.com/health_reference/Disease-Conditions/DS00448.cfm
Kuva 122- arthritis.ygoy.com/2011/01/01/what-is-an-arthritis-knee-cyst/
Kuva 143- usi.edu/science/biology/mkhopper/hopper/BIOL2401/LABUNIT2/LabEx11week6/tibiaFibulaAnswer.htm
Kuva 144- web.donga.ac.kr/ksyoo/department/education/grossanatomy/doc/html/fibula1.html
Kuva 145- comehealthynow.com/popups/ligaments_tib_fib_bh.htm
Kuva 146- www.parkwayphysiotherapy.ca/article.php?aid=121
Kuva 147- aidmyankle.com/high-ankle-sprains.php
Kuva 148- legsonfire.wordpress.com/what-is-compartment-syndrome/
Kuvat 149, 152- www.stepbystepfootcare.ca/anatomy.html
Kuvat 150, 151- www.gla.ac.uk/ibls/US/fab/tutorial/anatomy/jiet.html
Kuva 153- www.athletictapeinfo.com/?s=tennis+leg
Kuva 154- radsource.us/clinic/0608
Kuva 155- www.eorthopod.com/content/achilles-tendon-problems
Kuva 156- achillesblog.com/assumptiondenied/not-a-rupture/
Kuva 181- www.orthopaedicclinic.com.sg/ankle/a-patients-guide-to-ankle-anatomy/
Kuva 182- www.activemotionphysio.ca/article.php?aid=47
Kuva 183- www.ajronline.org/content/193/3/687.full
Kuvat 184, 186- www.eorthopod.com/content/ankle-anatomy
Kuva 185- www.crossfitsouthbay.com/physical-therapy/learn-yourself-a-quick-anatomy-reference/ankle/
Kuvat 187, 227- www.activemotionphysio.ca/Injuries-Conditions/Foot/Foot-Anatomy/a~251/article.html
Kuva 188- inmotiontherapy.com/article.php?aid=124
Kuvat 189, 190- home.comcast.net/~wnor/ankle.htm
Kuva 191- skillbuilders.patientsites.com/Injuries-Conditions/Ankle/Ankle-Anatomy/a~47/article.html
Kuva 192- metrosportsmed.patientsites.com/Injuries-Conditions/Foot/Foot-Anatomy/a~251/article.html
Kuva 193- musc.edu/intrad/AtlasofVascularAnatomy/images/CHAP22FIG30.jpg
Kuva 194- musc.edu/intrad/AtlasofVascularAnatomy/images/CHAP22FIG31B.jpg
Kuva 195- veinclinics.com/physicians/appearance-of-venin-disease/
Kuva 196- mdigradiology.com/services/interventional-services/varicose-veins.php
Kuva 216- kidport.com/RefLib/Science/HumanBody/SkeletalSystem/Foot.htm
Kuva 217- www.joint-pain-expert.net/foot-anatomy.html
Kuva 218- www.thetoedoctor.com/turf-toe-symptoms-and-treatment/
Kuvat 219, 220- radsource.us/clinic/0303
Kuva 221- www.ajronline.org/content/184/5/1481.full
Kuva 222- www.answers.com/topic/arches
Kuva 223- www.mayoclinic.com/health/medical/IM00939
Kuva 224- radsource.us/clinic/0904
Kuva 225- www.ortho-worldwide.com/anfobi.html
Kuva 226- www.coringroup.com/lars_ligaments/patientscaregivers/your_anatomy/foot_and_ankle_anatomy/
Kuva 228- www.stepbystepfootcare.ca/anatomy.html
Kuva 229- iupucbio2.iupui.edu/anatomy/images/Chapt11/FG11_18aL.jpg
Kuva 230- www.ajronline.org/content/184/5/1481.full.pdf
Kuva 231- metrosportsmed.patientsites.com/Injuries-Conditions/Foot/Foot-Anatomy/a~251/article.html
Kuva 232- www.painfreefeet.com/nerve-entrapments-of-the-leg-and-foot.html
Kuvat 233, 234- emedicine.medscape.com/article/401417-overview
Kuva 235- web.squ.edu.om/med-Lib/MED_CD/E_CDs/anesthesia/site/content/v03/030676r00.HTM
Kuva 236- www.nysora.com/peripheral_nerve_blocks/classic_block_tecniques/3035-ankle_block.html
Kuva 237- ultrasoundvillage.net/imagelibrary/cases/?id=122&media=464&testyourself=0
Kuva 238- www.joint-pain-expert.net/foot-anatomy.html
Kuva 239- jap.physiology.org/content/109/4/1045.full
Kuva 240- microsurgeon.org/secondtoe
Lähetä vastuuvapauslauseke
Tässä olevat tiedot "Polvi" ei ole tarkoitettu korvaamaan henkilökohtaista suhdetta pätevän terveydenhuollon ammattilaisen tai laillistetun lääkärin kanssa, eikä se ole lääketieteellistä neuvontaa. Suosittelemme sinua tekemään terveydenhuollon päätökset tutkimukseesi ja kumppanuuteen pätevän terveydenhuollon ammattilaisen kanssa.
Blogitiedot ja laajuuskeskustelut
Tietojen laajuus rajoittuu kiropraktiikkaan, tuki- ja liikuntaelimistöön, akupunktio, fyysiset lääkkeet, hyvinvointi, edistää etiologisia visserosomaattiset häiriöt kliinisissä esityksissä, niihin liittyvissä somatoviskeraalisten refleksien kliinisissä dynaamisissa ominaisuuksissa, subluksaatiokomplekseissa, arkaluonteisissa terveyskysymyksissä ja/tai toiminnallisen lääketieteen artikkeleissa, aiheissa ja keskusteluissa.
Tarjoamme ja esittelemme kliinistä yhteistyötä eri alojen asiantuntijoiden kanssa. Jokaista asiantuntijaa säätelevät hänen ammatillinen toimintansa ja lisenssinsä. Käytämme toiminnallisia terveys- ja hyvinvointiprotokollia tuki- ja liikuntaelinten vammojen tai häiriöiden hoitoon ja tukemiseen.
Videomme, viestimme, aiheemme, aiheemme ja näkemyksemme kattavat kliinisiä asioita, kysymyksiä ja aiheita, jotka liittyvät kliiniseen käytäntöömme ja tukevat niitä suoraan tai epäsuorasti.*
Toimistomme on kohtuudella yrittänyt tarjota tukevia lainauksia ja tunnistanut julkaisujamme tukevat asiaankuuluvat tutkimustutkimukset. Toimitamme pyynnöstä jäljennökset tukivista tutkimuksista sääntelyelinten ja yleisön saataville.
Ymmärrämme, että käsittelemme asioita, jotka edellyttävät lisäselvitystä siitä, miten se voi auttaa tietyssä hoitosuunnitelmassa tai hoitoprotokollassa; Siksi, jos haluat keskustella edelleen yllä olevasta aiheesta, kysy rohkeasti Tri Alex Jimenez, DC, tai yhteyttä osoitteeseen 915-850-0900.
Autamme sinua ja perhettäsi.
Siunauksia
Tohtori Alex Jimenez ILMOITUS, MSACP, RN*, CCST, IFMCP*, CIFM*, ATN*
email: valmentaja@elpasofunctionalmedicine.com
Lisensoitu kiropraktiikka (DC) tohtoriksi vuonna Texas & New Mexico*
Texas DC -lisenssinumero TX5807, New Mexico DC -lisenssinumero NM-DC2182
Lisensoitu sairaanhoitajaksi (RN*) Florida
Florida License RN License # RN9617241 (Valvonta nro. 3558029)
Kompakti tila: Monen valtion lisenssi: Valtuutettu harjoittelemaan 40-valtiot*
Tällä hetkellä ylioppilas: ICHS: MSN* FNP (Perhehoitajaohjelma)
Dr. Alex Jimenez DC, MSACP, RN* CIFM*, IFMCP*, ATN*, CCST
Digitaalinen käyntikorttini



 Toivotamme sinut jälleen tervetulleeksi¸
Toivotamme sinut jälleen tervetulleeksi¸
